科普文章
【胸科消化专家说】不同寻常的食管占位:一次胃镜检查改写了命运
在消化内镜工作中,我们经常会遇到这样的情况:
影像提示食管旁占位,临床高度怀疑肿瘤,大家的第一反应往往都是——会不会是食管癌?
但医学的魅力就在这里:
有些“看起来很像”的病变,真相却完全不同。
今天想分享的,就是这样一个让我印象很深的病例。
一张申请单,引出了一个“不一样”的病例
那天,肿瘤中心送来了两张超声内镜检查申请单。
像往常一样,我先简单查看了两位患者的影像资料。其中一位患者,很快引起了我的注意。
胸部CT提示:
· 右上肺尖段周围型肺癌可能性大
· 纵隔及肺门多发淋巴结
· 中下段食管旁软组织影
· 增强扫描见不均匀强化,与食管壁分界不清
看到这里,很多人第一反应都会和我当时一样:
这是不是又是一个食管癌?
我也几乎是下意识地这么想,并转头告诉护士:
“准备好超声,如果是食管外的,我们还要准备好穿刺。”
因为从影像学表现看,这样的病变确实很容易让人首先想到恶性肿瘤。
胃镜一进去,我立刻觉得“不对”
在做超声内镜之前,按照习惯,我会先做一遍普通胃镜检查。
胃镜进入食管后,眼前的画面却和预想中的食管癌并不一样。
我看到的不是典型的肿块型或浸润型癌变,而是一个凹陷性溃疡样病灶。
这个病灶有几个非常特别的地方:
· 边缘比较锐利
· 内部呈结节样改变
· 局部可见紫蓝色薄膜样改变
病变位于距门齿约 27~30 cm 处
就在看到它的那一刻,我心里一下子有了新的判断:
这不像食管癌,更像食管结核。
临床上,食管结核并不常见,但一旦见得多了,对它的内镜表现就会有一种“熟悉感”。
而这个病灶,从形态到部位,再结合患者整体情况,都让我高度怀疑它不是肿瘤,而是结核累及食管。
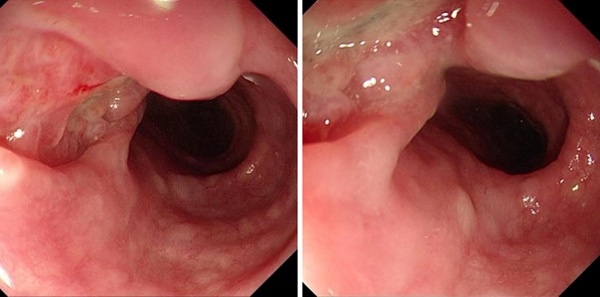
胃镜表现
原本要做穿刺,后来改成了“多点活检”
原本,按照申请单的目的,是要做超声内镜下穿刺。
但在看到病灶后,我立刻改变了策略。
我告诉护士:“准备多取几块活检。”
于是,在这个溃疡病灶处,我一共取了 6块组织,尽可能保证取材充分。
因为对于这类病变来说,病理诊断才是最后的金标准。
既然内镜下已经高度怀疑食管结核,那么超声内镜的意义,就从“帮助穿刺”变成了“进一步佐证判断”。
超声内镜下,答案越来越清晰
随后,我继续进行了超声内镜检查。
在病变部位扫查时,可以看到:
· 食管壁外有一个类圆形低回声病灶
· 低回声中央可见高回声区
· 病灶已经累及并侵透食管壁
这样的表现提示,病变很可能来源于食管旁淋巴结,并进一步侵犯食管壁。
结合胃镜表现,我更加确信自己的判断:
食管壁外低回声病灶,考虑淋巴结侵及食管壁,食管结核可能性大。
检查结束后,我第一时间给肿瘤中心医生鲁葆华打了电话,沟通了这个判断。
他听后也很高兴,因为这意味着:
如果真不是食管癌,对患者来说意义非常重大。
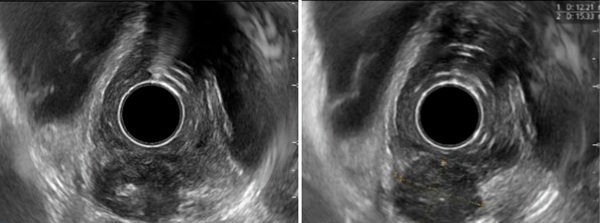
超声内镜表现
7天后,病理结果来了:不是癌
接下来的几天里,我一直在关注病理结果。
术后第7天,病理报告终于回来了:
抗酸染色阳性(+),符合分枝杆菌感染。
结果尘埃落定。
这不是食管癌,而是——食管结核。
那一刻,真的有一种“皆大欢喜”的感觉。
因为对于患者而言,
这不仅仅是“诊断改了一个名字”,
更意味着治疗路径、疾病预后,甚至心理负担,都可能完全不同。
食管占位,不一定都是癌
这个病例最值得和大家分享的地方就在于:
食管出现占位、溃疡、壁外侵犯,并不一定就是食管癌。
在临床上,食管癌当然是需要高度警惕的重要疾病。
但除此之外,还有一些少见疾病,也可能表现得非常像肿瘤,比如:
· 食管结核
· 食管良性溃疡性病变
· 邻近淋巴结或纵隔病变侵犯食管
· 某些特殊感染性疾病
其中,食管结核就是一个容易被忽视、也容易被误判的疾病。
什么是食管结核?
很多人一听“结核”,首先想到的是肺结核。
其实,结核分枝杆菌除了可以侵犯肺,还可能累及胸膜、淋巴结、肠道,甚至食管。
只是相较于肺结核,食管结核比较少见。
它常常不是单独发生,而是与周围结核病灶相关,尤其是:
· 纵隔淋巴结结核
· 肺部结核或肺部结核相关病变
· 周围炎性病灶直接波及食管
也正因为它少见,所以在影像学或内镜下,常常容易先被怀疑成肿瘤。
为什么食管结核容易被误认为食管癌?
因为它们在某些表现上,确实有相似之处。
比如:
· 都可能表现为食管壁增厚
· 都可能出现食管旁占位
· 都可能伴有溃疡
· 都可能与周围淋巴结肿大有关
· 都可能在CT上呈现边界不清、强化不均等表现
但对于有经验的内镜医生来说,一些细节往往会透露出“它不是癌”的信号。
比如本例中看到的:
· 溃疡边缘较锐利
· 内部呈结节样改变
· 局部紫蓝色薄膜样表现
· 结合病变部位与周围淋巴结特点,更符合感染性病变侵及食管
当然,经验很重要,但病理更重要。
最终做出诊断,仍然要依靠组织学和相关染色检查。
对患者来说,早一点识别,有多重要?
非常重要。
因为如果把食管结核误当作食管癌,
患者可能面临完全不同的后续检查、治疗甚至心理压力。
而如果能够尽早识别这种“伪装成肿瘤”的感染性病变,就有机会:
· 避免不必要的过度担忧
· 避免错误治疗方向
· 更快进入正确的抗结核评估和治疗流程
· 改善整体预后
从这个角度看,
一次认真细致的内镜观察,
有时候不仅是在看病灶,
更是在替患者“改写结局”。
医生为什么能一眼想到“食管结核”?
说起来,这其实也和我们医院的学科特点有关。
食管结核本身发病少见,很多医生在职业生涯中未必能见到太多病例。
但因为我们医院有结核相关专科优势,平时接触到这类病例相对更多,所以在看到类似表现时,会更容易建立起这种临床敏感性。
也正因为见过、想过、辨认过,
才会在第一眼看到这个病灶时,心里冒出那个判断:
这可能不是癌,而是食管结核。
这也是临床经验最珍贵的地方。
它不仅来自书本,更来自一个个真实病例的积累。
写在最后
这个病例让我再次体会到:
医学从来不是“看起来像什么,就一定是什么”。
面对食管占位,当然要警惕肿瘤;
但与此同时,也不能忽视那些少见却重要的“伪装者”。
对医生来说,
认真观察每一个细节,慎重对待每一种可能,
是专业,也是责任。
对患者来说,
当检查结果提示“占位”或“怀疑肿瘤”时,也不必过早绝望。
因为在病理结果出来之前,
很多事情都还有不同的答案。
而这一次,答案是好的。
它不是食管癌。
它是食管结核。
这,的确是一个值得高兴的结果。